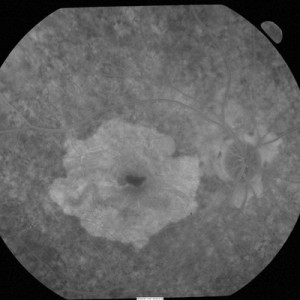
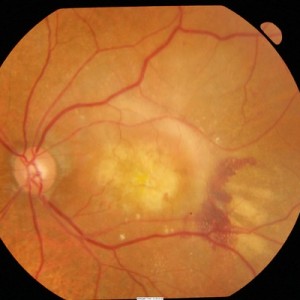
A degeneração macular relacionada à idade (DMRI) é uma doença degenerativa da retina que provoca uma perda progressiva da visão central e leva a cegueira. Atualmente é apontada como a causa mais comum de perda de visão nas pessoas acima de 50 anos.
A degeneração macular relacionada à idade (DMRI) é uma doença degenerativa da retina que provoca uma perda progressiva da visão central e leva a cegueira. Atualmente é apontada como a causa mais comum de perda de visão nas pessoas acima de 50 anos.
Estima-se que no ano de 2020, até 8 milhões de pessoas com 65 anos ou mais poderão apresentar DMRI. A taxa de acometimento pela DMRI aumenta com a idade.
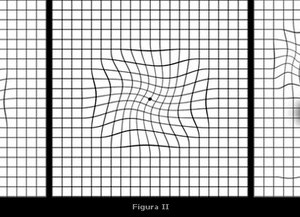
Os principais sintomas são o embaçamento da visão central (dificuldade para ler e reconhecer a face das pessoas) e a visão distorcida (metamorfopsia). Os pacientes não ficam completamente cegos, ainda resta a visão periférica, mas a visão de detalhes fica prejudicada, dificultando atividades como leitura.
Ela pode ser divida em 2 grupos: forma seca (drusas e atrofia geográfica) e forma úmida, (molhada ou exsudativa).
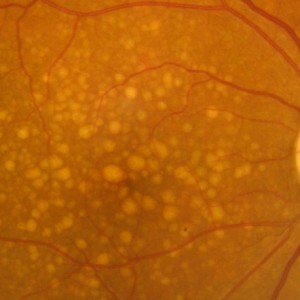
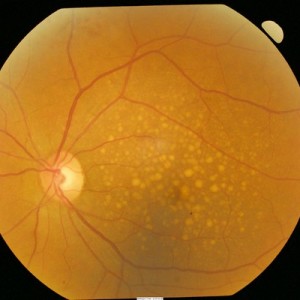
A DMRI seca é responsável por aproximadamente 90% de todos os casos da doença. Entre suas características está a acumulação drusas (formações de de proteína e gordura) em uma fina camada de células sob os fotorreceptores.
As drusas podem interferir na saúde da mácula, causando degeneração progressiva das células fotorreceptoras. O acúmulo de drusas pode também ser verificado sem perda de visão.
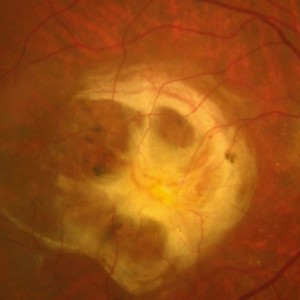
A forma seca pode levar a perda da visão central se ocorrer atrofia da retina (na forma de atrofia geográfica), mas na maioria dos caso, os pacientes têm boa visão.
A DMRI úmida representa cerca de 10% dos casos de degeneração macular. É também chamado de neovascularização de coróide (CNV), neovascularização subretiniana, ou degeneração exsudativa ou disciforme.
Na DMRI úmida, vasos sanguíneos anormais crescem sob a mácula. Esses vasos vazam sangue e fluidos na mácula que causam danos nas células. Pode levar a perda da visão central de forma irreversível.
No entanto, se tratada precocemente, é possível manter a visão do paciente estável por anos.
Além do exame oftalmológico e da utilização da tela de Amsler, alguns exames são utilizados para acompanhar a evolução da doença, como a tomografia de coerência óptica (OCT) e a angiofluoresceinografía. Acredita-se que o OCT seja o exame mais importante para detectar a atividade ou recorrência da doença.
E com as novas gerações dos OCT de domínio espectral (OCT Spectralis) a quantidade de dados sobre a atividade e comportamento da doença aumentou bastante.
TRATAMENTO
- Anti-VEGF – Bevacizumabe (Avastin®), Ranibizumabe (Lucentis®)
- Esteróides como adjuvantes – Triancinolona
- Terapia Fotodinâmica com Visudyne®
- Laser convencional – Fotocoagulação (em casos selecionados)
A infusão intra-ocular de drogas anti-VEGF [Lucentis (ranibizumabe) / Avastin (bevacizumabe)] é atualmente a forma mais moderna de tratar a doença exsudativa. Estes medicamentos fecham os vasos anômalos que causam a perda da visão.
Geralmente aplica-se uma injeção mensal por pelo menos 3 meses, re-injetando quando a doença volta a progredir (Protocolo CATT Study).
A visão do paciente pode melhorar ou apenas estabilizar, dependendo do estágio da doença.
Vem sendo testadas novas drogas que agem como as injeções anti-VEGF, mas que permanecem por mais tempo dentro do olho, reduzindo a frequência das injeções – mas estas drogas ainda não estão disponíveis para uso fora de protocolos de pesquisa.
Outra linha de pesquisa que pode resultar em tratamento no futuro utiliza células tronco.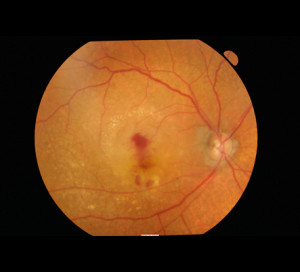
PREVENÇÃO
Exames de rotina – mapeamento de retina, autofluorescência e a tela de AMSLER podem detectar casos de alto risco.
Uso de polivitamínicos e Omega 3 (estudos clínicos – AREDS 2 e AREDS 2 tba)
Prevenção da cegueira: tratamento precoce e persistente.
- Uso de polivitamínicos e Omega 3 (estudos clínicos – AREDS 2 e AREDS 2 tba)
- Prevenção da cegueira: tratamento precoce e persistente.
Veja Fotos: